Эпидемия атеросклероза. Мы «лаяли не на то дерево»?
«The dog barking up the wrong tree»
Английская поговорка, означающая «ошибаться,
идти по ложному следу, обвинять не того, кого следует»
Атеросклероз называют чумой теперь уже XXI века. Почему же мы так боимся атеросклероза, пугаем друг друга его последствиями и иногда любим с умным видом предрекать «быстрый конец» тем, кто не отказывается от жирной пищи? Да, атеросклероз «не болит», но он приводит к серьёзным заболеваниям: ишемической болезни сердца (в том числе — к инфаркту), нарушениям мозгового кровообращения (инсультам), нарушениям кровообращения в конечностях, которые приводят к гангрене и ампутациям. Именно этих грозных последствий и опасаются врачи и пациенты на всём земном шаре.
Причины атеросклероза
Основные причины раннего развития атеросклероза:
- Наследственность: генетические повреждения, оказывающие влияние на метаболизм холестерина.
- Факторы риска: курение, злоупотребление алкоголем.
- Заболевания: сахарный диабет, заболевания щитовидной железы (гипотиреоз), заболевания печени, метаболический синдром.
- Окружающая среда: загрязнение атмосферы, повышенное количество химических агентов в продуктах питания (тяжёлые металлы, вещества, приводящие к образованию свободных радикалов, приём некоторых медикаментов).
Скажем отдельно пару слов про наследственные гиперхолестеринемии. Эта тема достаточно сложная, требует назначения медикаментозной терапии и более детально рассматривается в материалах для специалистов. Отмечу лишь, что для её диагностики необходимо принимать во внимание:
О вреде курения или чрезмерного употребления алкоголя не буду говорить подробно. Замечу лишь: если вы курите, то сначала откажитесь от вредной привычки, только потом обвиняйте диеты в плохом самочувствии и проверяйте холестерин.
Различные заболевания так же приводят к развитию атеросклероза. Например, сахарный диабет считается «универсальной моделью развития атеросклероза». Ведь у больных диабетом без компенсации сахара в крови признаки атеросклероза часто проявляются сразу инфарктом или инсультом, и, к сожалению, в молодом возрасте. Даже для этой категории людей залог полноценной жизни без осложнений — это контроль сахара в крови, в этом поможет именно ограничение углеводы, но не жиров. Что касается щитовидной железы, то врачам давно известно, что некомпенсированный гипотиреоз вызывает тяжелый атеросклероз. Ситуация усугубляется тем, что перечисленные заболевания могут провоцировать раннее развитие атеросклероза, а уже развившийся атеросклероз усугубляет и обостряет течение основной болезни с присоединением новых сопутствующих диагнозов.
Ещё один пример порочного круга — метаболический синдром. Это не изолированное заболевание, а симптомокомплекс нарушения переносимости глюкозы (инсулинорезистентности), ожирения, повышенного артериального давления, часто присоединяется подагра. Из нашей предыдущей статьи вы уже знаете, что к развитию метаболического синдрома приводит не жирная пища, а избыток углеводов, особенно, рафинированных и синтезированных (глюкозо-фруктозный кукурузный сироп) и фруктозы.
Подагра — следствие повышенного уровня мочевой кислоты
Отдельно стоит упомянуть транс-жиры, которые кроме слова «жиры», не имеют ничего общего с полезным жиром в натуральных животных жирах и в некоторых растительных маслах, и, уж тем более, транс-жиры не имеют отношения к пищевому холестерину. Они чужеродны организму, и вызывают реакции окисления и воспаления. Проблемы транс-жиров настолько актуальны и так часто неверно понимаются даже специалистами, что мы коснёмся этой темы в отдельной статье.
История изучения
Долгое время доминирующей теорией развития атеросклероза была липидно-инфильтрационная теория Н. Н. Аничкова (1912-1913), согласно которой атеросклероз развивается вследствие инфильтрации (проникновения) в стенку артерий экзогенного (пищевого) холестерина. То есть атеросклероз связывали с употреблением в пищу продуктов, содержащих холестерин. Начало ей было положено еще в 1913 году, когда наш соотечественник Н.Н. Аничков кормил кроликов богатой холестерином пищей, вызвав у них тем самым тяжелый атеросклероз, чем положил начало холестериновой фобии. Тот факт, что кролик — травоядное животное, и такие данные не верно экстраполировать на человека, совершенно не был принят во внимание.
В 40-х годах активно развивалась тромбогенная теория Рокитанского, которую дополнил Дьюгид (1946 г), согласно которой, вначале образуется пристеночный тромб, а далее формируется атеросклеротическая бляшка, и эти процессы взаимосвязаны.
Академик И. В. Давыдовский (1969) считал атеросклероз не заболеванием, а возрастным явлением, при котором наступают атрофия, деструкция, пониженный метаболизм тканей артерий и резкое повышение проницаемости стенки артерий для белков плазмы.
Ross и Harker (1976) предложили рассматривать атеросклероз как воспалительное заболевание с нарушением проницаемости и повреждением эндотелия в ответ на разнообразные метаболические, механические, химические или инфекционные повреждения.
Весьма популярной и относительно современной является иммунологическая концепция развития атеросклероза, согласно которой повреждение эндотелия сосудов обусловлено взаимодействием компонентов обмена и иммунных факторов, в результате чего активируются процессы окисления в стенке артерий, агрессивно воздействуют и сами продукты окисления.
Отдельно существуют теории бактериального и вирусного (например, герпетического) происхождения атеросклероза.
Итак, на сегодняшний день существует более десятка гипотез развития атеросклероза. Наиболее вероятным вариантом следует считать комбинацию отдельно взятых факторов в организме конкретного человека при определённых внешних условиях.
Развитие атеросклероза
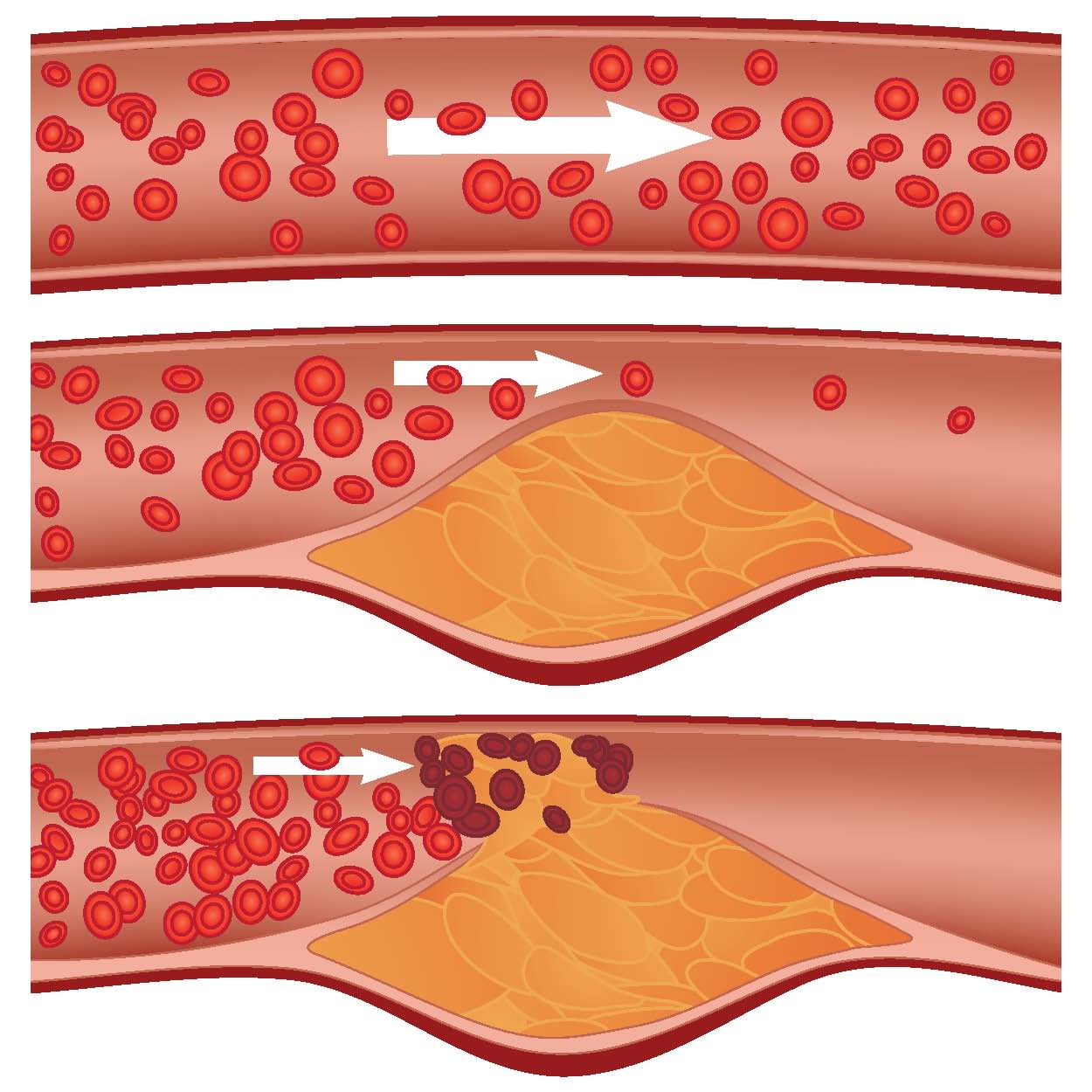
На начальном этапе на стенке артерии образуется липидное (жировое) пятно. Жиры отложатся в стенке артерии если есть микроповреждение стенки артерии, замедление тока крови (чаще это физиологически происходит в местах разветвления сосуда). Сосудистая оболочка отекает, разрыхляется. Длительность этой стадии различна. На этом этапе ферменты сосудистой стенки растворяют липидные пятна и защищают её целостность, эта стадия обратима. Эти липидные пятна видны только под микроскопом и их находят даже у детей первого года жизни.
В процессе жизни защитные механизмы истощатся, и пятна уже не подвергаются обратному развитию. На месте пятен появляются сложные соединения, состоящие из белков и холестерина, липидные комплексы взаимодействуют клетками сосудистой стенки, клетками крови. В результате холестериново-белковые комплексы откладываются в стенке сосуда. Как мы обсудили, повреждение в сосудистой стенке происходит по ряду причин: повышенный сахар в крови (гликирование белков и компонентов крови), высокое артериальное давление, хронические инфекционные заболевания, хроническое отравление тяжёлыми металлами, курение и прочее.
Там, где есть повреждение, всегда возникает воспаление. Любое воспаление организм пытается купировать и для этой цели туда устремляется холестерин (в виде ЛПНП), чтобы «исправить» повреждение и построить новые клетки, но процесс регенерации нарушается. Кроме этого, под действием внешних и внутренних неблагоприятных факторов в самих ЛПНП происходит перекисное окисление, и ЛПНП приобретают свойства аутоантигенов. В организме начинают вырабатываться антитела, происходит типичная аутоиммунная реакция, что усугубляет воспаление.
Аутоантигены — вид аллергенов: организм реагирует на «родные» вещества, как на чужеродные
В игру вступают макрофаги (клетки, которые присутствуют практически в каждом органе и ткани, способные поглощать и переваривать вредные для организма вещества), которые захватывают ЛПНП и иммунные комплексы, накапливают сверхвысокие концентрации холестерина, вследствие чего макрофаги разрушаются, и холестерин «изливается» во внутреннюю оболочку стенки артерии. Так холестерин накапливается в стенке. В участках избыточного отложения иммунных комплексов и холестерина разрастается молодая соединительная ткань: присоединяется пролиферация мышечных клеток стенки артерии, которые синтезируют коллаген и эластин. Образуется соединительнотканная капсула, это стадия липосклероза. Такие атеросклеротические бляшки «жидкие», именно они опасны: рыхлая «крышка» часто разрывается и изъязвляется, образуются тромбы. Если фрагмент отрывается, то закупоривает просвет артерии, приводит к ишемии тканей.
Пролиферация — размножение клеток путём деления
Со временем бляшка уплотняется, происходит отложение в неё солей кальция. Это завершающая стадия образования атеросклеротической бляшки — атерокальциноз. Такая бляшка может быть стабильной или медленно расти, вызывая постепенное ухудшение кровоснабжения и закрывая просвет сосуда.
Так в упрощённом виде можно описать образование «холестериновой бляшки» в сосудах. Описанный механизм отражает сегодняшние представления о нём, часть этапов оспаривается некоторыми учёными, и по мере развития науки детали прояснятся.
В следующей статье мы поговорим о «плохом» и «хорошем» холестерине, триглицеридах, уровни которых определяют степень риска развития атеросклероза. Стоит упомянуть присутствие в крови С-реактивного белка (СРБ) как неспецифического маркера воспаления. Высокая концентрация СРБ — независимый фактор риска развития сердечно-сосудистых заболеваний. В последнее время в развитии атеросклероза подозревают гомоцистеин (промежуточный продукт обмена метионина) как фактор, повреждающий сосудистую стенку, но пока эта теория не имеет окончательного ответа.
Учёные «лаяли не на то дерево», связывая атеросклероз с жирной пищей, в частности, с холестерином. На самом деле, холестерин оказывается в месте будущей атеросклеротической бляшки с целью помочь, исправить повреждение, но процесс выходит из-под контроля из-за других факторов. Отсюда понятно, что употребление в пищу и жиров, и животных продуктов с холестерином не имеет никакого отношения к запуску развития атеросклероза.
Защита от атеросклероза
Что же необходимо для профилактики атеросклероза и для предупреждения развития угрожающих жизни заболеваний?
Рекомендации достаточно просты:
Как самостоятельно в домашних условиях определить факторы риска развития атеросклероза? Очень просто — возьмите в руки сантиметровую ленту!
Неблагоприятный фактор развития атеросклероза это не цифра на весах, а объём талии. Для женщины идеальной будет талия до 80 см, объём талии 88 см считается пограничным, а всё, что больше этого показателя, – будет свидетельствовать о наличие фактора риска. Можно ориентироваться на отношение объёма талии к объёму бёдер, которое должно быть менее 0,8. Для мужчин идеальна талия до 94 см, объём до 102 см говорит об избыточном весе как факторе риска, всё, что больше данной цифры, указывает на наличие абдоминального ожирения – серьёзного фактора риска развития атеросклероза. Отношение талии к бёдрам у мужчин должно быть меньше 0,9.
Интересно, что между окружностью шеи и риском развития сердечно-сосудистых заболеваний установлена связь. Бразильские учёные рассматривают измерение окружности шеи как наиболее простой способ выявить инсулинорезистентность и метаболический синдром. А китайские специалисты, обследовав 4021 человека, определили, что оптимальная окружность шеи для женщин — менее 33-34 см, а для мужчин — менее 37 см, при бОльших значениях появляются признаки метаболического синдрома. Примерно к таким же цифрам пришли и исследователи из Индии. У более молодых эти цифры будут строже: 32 см для женщин и 35,5 см для мужчин.
Диагноз может поставить врач, изучив вашу семейную историю, анамнез, имеющиеся сопутствующие заболевания, опираясь на ваши жалобы и объективный осмотр (в том числе с применением инструментальной диагностики), анализы имеют вспомогательное значение. Не впадайте в панику, увидев в бланке анализов повышенный холестерин. Мы обязательно напишем про интерпретацию результатов анализов позже, следите за публикациями. В ряде случаев без медицинской помощи не обойтись, но вы уже сегодня можете сделать для себя очень многое: исключить факторы риска и скорректируйте питание.
От души желаем вам здорового долголетия!
Данная статья — научно-популярная интерпретация различных литературных источников и не является статьей для специализированных изданий по биохимии и медицине для специалистов, не призывает к самодиагностике и самолечению. Обратите внимание, что лабораторной диагностики не достаточно для постановки диагноза и выбора тактики лечения — этими вопросами занимается врач на очном приёме.